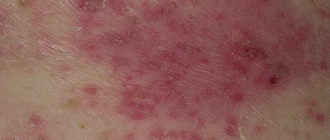
Врожденный сифилис (люэс) – разновидность венерического заболевания, формирующаяся в результате внутриутробного заражения плода бледными трепонемами (возбудители болезни). Проявления патологии могут возникать в любом возрасте, начиняя от внутриутробного и заканчивая подростковым периодом. Для люэса типичны специфические поражения кожного покрова, костной ткани, поверхности слизистых, ЦНС и внутренних органов.
В основе диагностирования лежит выделение патогена. Для исследования берутся пробы с поверхности кожи, отделяемой сифилидами жидкости, ликвора (забор проводится из позвоночника). В обязательном порядке выполняются серологические тесты (ответ положительный), ПЦР-диагностика, общее обследование.
Клинический протокол лечения люэса включает применение медикаментов из группы антибиотиков, висмута, неспецифических лекарственных препаратов, необходимых для повышения иммунной защиты.
Содержание
Причины появления врожденного сифилиса
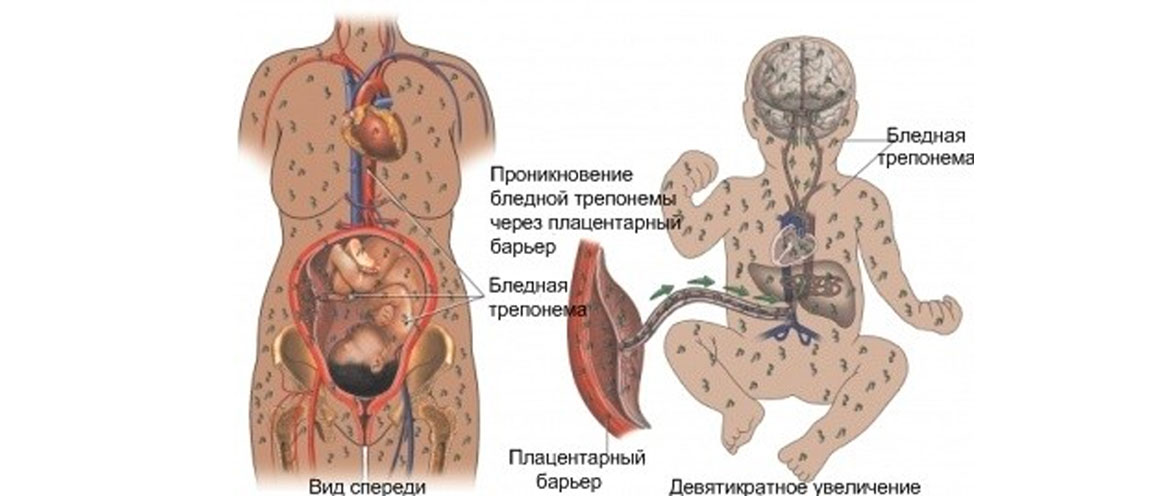
Переход инфекции к плоду происходит в период его внутриутробного существования. Внедрение бледной трепонемы в детский кровоток совершается посредством пупочной вены и лимфоотводящих сосудов, поскольку плацента не способна защитить будущего ребенка.
Передача совершается от зараженной матери (с диагностированным люэсом) к будущему младенцу.
Особому риску подвержены новорожденные в следующих случаях:
- женщина была инфицирована еще до момента оплодотворения яйцеклетки;
- венерическая патология была выявлена у беременной на первых гестационных неделях;
- у матери развилась вторичная форма люэса либо имеется врожденная инфекция.
Переход патогена от матери к малышу особенно быстро случается в первые три года носительства, поскольку именно в данный период бледная трепонема максимально активна. Затем эта способность начинает ослабевать.
Если будущая мать имеет хроническую форму венерической инфекции, но проходит курс специализированной терапии, то шанс появления на свет здорового младенца несколько повышается.
Возможность инфицирования будущего малыша в момент зачатия – т.е. во время сексуального контакта женщины с зараженным партнером, в последствии завершившимся наступлением беременности – не доказана.
Классификация заболевания
В венерологии принято подразделять патологию на четыре формы. В основе градации лежит специфика прохождения заболевания и сроки формирования клинической картины.
Плода
Сифилис плода начинает формироваться на стадии внутриутробного развития младенца. Передача возбудителя возможна, начиная с пятого гестационного месяца.
Состояние сопровождается ростом и изменением плотности внутренних органов – в особенности сильно страдают селезенка и печень – в результате воспалительной инфильтрации. При поражении легочных тканей возникает так называемая «белая» пневмония. Достоверным признаком, устанавливающим у плода врождённый сифилис, становится выявление специфического остеохондроза во время рентгенологического исследования. На полученных снимках отчетливо видны характерные для болезни изменения.
Ранний
Ранний врожденный сифилис манифестирует до исполнения ребенку полных двух лет. Делится на два типа:
- грудничкового возраста;
- раннего детского возраста.
У грудничков симптоматика формируется в возрасте одного – двух месяцев. Самым распространенным проявлением становится специфическое поражение дермы и слизистых в формате сифилитической пузырчатки.
Врожденный сифилис раннего детского возраста заявляет о себе поражениями глазного аппарата, ЦНС и т.д. Патологические изменения внутренних органов и костной ткани менее выражены.
Поздний
Клиническая картина появляется в большей части случаев у подростков в пубертатном периоде (14 – 15 лет). Симптоматика родственна клинике третичного сифилиса: наличие сифилид (гуммы и бугорки) на разных участках дермы и слизистых, распад которых сопровождается формированием язвенных поверхностей.
Скрытый
Проходит бессимптомно. Диагностируется исключительно на основании серологических тестов.
Симптоматика
Появление признаков болезни определяется несколькими факторами. Это:
- стадия заболевания у женщины;
- существование сопутствующих недугов;
- нездоровые привычки.
Каждая из форм характеризуется своей клинической картиной.
Симптомы сифилиса у плода
Сифилитическое поражение плода определяется в ходе УЗИ-исследования.К таковым относятся:
- повреждение ЦНС и тканей головного мозга;
- дефицит веса;
- образование язвенных поверхностей на желудке;
- мацерированный кожный покров;
- недоразвитость почек, присутствие нехарактерных корочек;
- увеличенная, частично некротизированная печень;
- большая плотная селезенка.
Симптомы врожденного сифилиса у грудничка
Ранний врожденный сифилис характеризуется развитием трех групп симптомов:
- патогномоничные (не сопровождают приобретенную форму инфекции);
- типичные;
- локальные/общие.
На присутствие раннего врожденного сифилиса у младенцев указывает специфичная внешность. Малыш недоношен, у него имеется серьезный недобор веса и признаки ЗУВР. Большой череп с увеличенной мозговой частью отличается неправильной формой, кожа головы покрыта выраженной сеткой венозных сосудов. Форма низко расположенных ушных раковин нарушена, шея короткая. Лицо ребенка в результате практически полного отсутствия подкожного жира напоминает старческое. Кончик носа запавший, с широкой переносицей. Живот значительно увеличен в размере, покрыт сеткой сосудов.
Тяжесть состояния грудничка зависит от многих факторов. Ранний врожденный сифилис могут сопровождать следующие состояния:
- недоразвитие тканей легких, пневмония, ателектазы;
- поражение ЦНС, обусловленное кислородным голоданием клеток головного мозга, кровоизлияний, ВЧД, менингоэнцефалитом;
- гепатомегалия;
- спленомегалия;
- специфический гепатит;
- низкий гемоглобин и снижение числа тромбоцитов, провоцирующие развитие геморрагического синдрома.
Данной разновидности люэса сопутствуют специфичные проявления:
- Сифилитическая пузырчатка. Основное место расположения пузырей – подошвы ступней и ладони. Более редко встречаются на поверхности предплечий и голеней. Основание пузыря плотное, гиперемировано. Диаметр элемента – 3…10 мм. Покрышка плотная, содержимое может быть и прозрачным, и замутневшим. Элементы не склонны к слиянию, в размере не изменяются. После вскрытия образуют эрозированную поверхность, которая после подсыхания покрывается плотной корочкой. В содержимом папулы присутствует бледная трепонема, что подтверждает предварительный диагноз.
- Диффузная папулезная инфильтрация Гохзингера. К завершению первого либо началу второго месяца на коже младенца формируются уплотнения. Отмечается покраснение лица, рук, стоп и ягодиц. Пораженные области становятся словно покрытые лаком. Уголки рта, губы, подбородок покрывается выделяющими сукровицу растрескиваниями. Итог заболевания – формирование нерассасывающихся радиальных рубцов.
- Папулезная сыпь. Формируется на 2-м или 3-м месяце жизни. Область расположения папул – туловище и конечности, редко лицо. Чаще всего образуются в складках кожи. Эрозированы. После регенерации кожи оставляют небольшую пигментацию.
- Паронихии (панариций, нарыв). Образуются на втором – третьем месяце. Поражают кожу в основе корня ногтевой пластины. Могут протекать сочетано с периоститом дистальных фаланг.
- Ринит (насморк). Диагностируется при первом осмотре неонатологом, сопровождается отечностью слизистых носового прохода и затрудненностью дыхания через нос (1 стадия). По мере ухудшения состояния (2 стадия) возникает гнойное отделимое, у носовых проходах появляются засохшие корочки. На 3 стадии происходит изъязвление слизистых, что вызывает кровотечения. Позднее в результате поражение хрящей и костей носа происходит его деформация.
- Поражение ротовой полости и гортани. Слизистые поверхности покрываются болезненными папулами, которые после вскрытия превращаются в язвы. Из-за повреждения тканей гортани голос у младенца становится хриплым, не исключено его полное исчезновение.
- Поражение костных тканей. Изначально у малыша формируется остеохондрит. Заболевание сопровождается нарушением процессов окостенения на фоне снижения скорости образования остеобластов. Патология диагностируется в течение первых трех месяцев после рождения. Для выявления используется рентгенография. Клинические проявления патологии возникают лишь на 3 стадии, когда младенец начинает плакать при совершении любых телодвижений. У малыша развивается псевдопаралич Парро: больные конечности в активных движениях участия не принимают, кисти визуально похожи на лапы тюленя, ноги согнуты в коленных суставах.
- Периостит. Состояние сопровождается утолщением надкостницы в форме полосы либо слоистых наложений. Особенно часто поражаются – малоберцовая, лучевая кость. Реже – ребра.
- Поражение зрительных органов. Это паренхиматозный кератит, хориоретинит, разрушение зрительного нерва.
- Внутренняя гидроцефалия, хроническая форма сифилитического лептоменингита. Типичные признаки – вялость грудничка, рефлюкс, монотонность плача (без выражения эмоций), симптом Систо, судороги. Малышу назначается пункция ликвора. Исследование показывает наличие большого количества белковых соединений и лимфоцитарный цитоз.
Симптомы раннего сифилиса
Признаки врожденного сифилиса многочисленны. К таковым относят:
- розеолезные высыпания (типичны именно для раннего детского возраста);
- воспалительные процессы глаз, в частности, кератит;
- появление больших мацерированных папул;
- растрескивание уголков рта;
- повышение плотности и размера яичек у мальчиков;
- образование папул на слизистой гортани – способны спровоцировать полное исчезновение голоса;
- дистрофия почек;
- специфический насморк;
- повышение плотности, увеличение объема печени/селезенки;
- выпадение волос;
- повреждение костных структур – остеосклероз, периостит, остеопериостит;
- увеличение размера лимфоузлов;
- поражение ЦНС с формированием дебильности разной степени, менингита, водянки головного мозга и т.д.
Симптомы позднего врожденного сифилиса
Проявления данного подвида венерической инфекции делятся на достоверные и вероятные.
К достоверным признакам относятся:
- сочетанная глухота и проблемы с речью (специфический лабиринтит);
- нарушения строения зубов;
- кератит – воспалительный процесс в роговице глаза, характеризующийся помутнением хрусталика, слезотечением, снижением остроты зрения и т.д., вплоть до полной слепоты.
В качестве вероятных проявлений могут рассматриваться:
- специфический насморк;
- гонит – патология вызывает увеличение, отечность и боли в коленных суставах;
- дистрофические состояния;
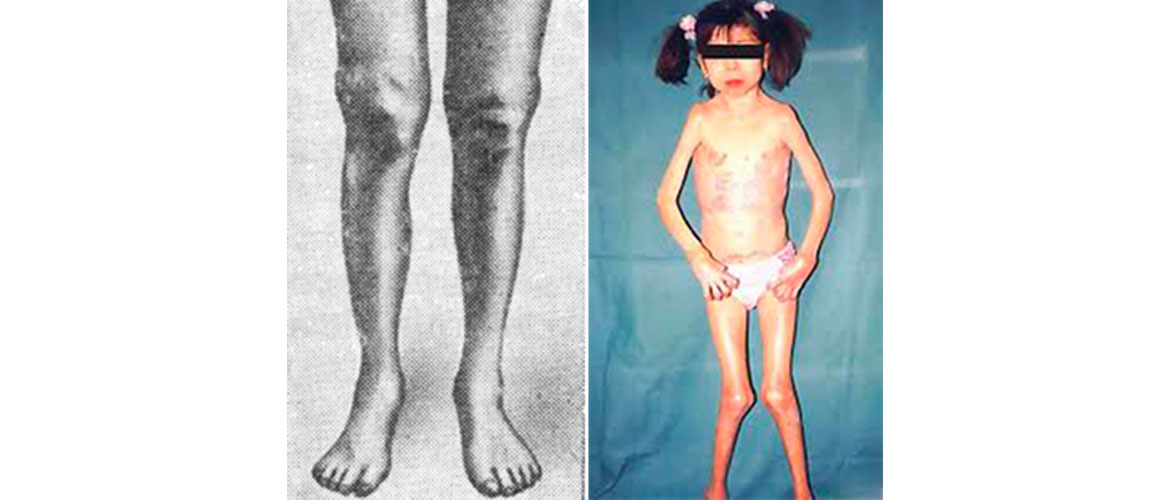
- изменение походки, саблевидная форма голеней;
- олигофрения, эпилепсия, нарушения речи;
- седловидная форма носа;
- радиарные рубцы в области рта и подбородка;
- череп, напоминающий в передней части по своей форме ягодицы.
Внешние изменения не могут оставаться незамеченными. Они могут отсутствовать при скрытом течении болезни.
Для врожденного типа венерической болезни типично сильное поражение органов и систем, потому ее проявления видны невооруженным глазом уже в грудничковом периоде.
При отсутствии адекватной терапии младенец становится носителем бледной трепонемы и представляет опасность для окружающих людей.
Диагностика
Поскольку инфекция может выявляться на любом гестационном сроке, то диагностика развития заболевания проводится у ребенка еще на стадии внутриутробного развития.
Медики используют следующие методики:
- Рентгенология. При выявлении бледной трепонемы женщине назначается рентгенологическое исследование на пятом – шестом месяце гестации. Признаком патологии у плода становится диагностирование воспалительных процессов в костных тканях (остеохондрит) и надкостнице (остеопериостит).
- Серологические исследования. Результат любого из выполненных анализов положительный. В кровь младенца вводятся антиген, а потом проводится изучение биологической жидкости.
- РИБТ.
- РИФ.
- Забор и последующее исследование ликвора.
- Рентген костей и суставов.
- Обследование малыша у профильных специалистов.
Итоги всех исследования вносятся в карту ребенка, а также используются при разработке клинического протокола.
Лечение врожденного сифилиса

При вовремя диагностированном заболевание и проведении адекватной медикаментозной терапии, лечение врожденной инфекции значительно снижает риск гибели младенца и его дальнейшей инвалидизации. Но чем позднее была выявлена патология, в частности, при скрытом бессимптомном течение, тем выше вероятность неблагоприятного исхода для жизни и здоровья малыша.
Лечение предусматривает прием лекарственных средств и необходимый уход.
Медикаментозная терапия
Клинический протокол включает следующие пункты:
- прием витаминно-минеральных комплексов;
- курсовое получение уколов Пенициллина и его производных – Бициллин, Экмоновоциллин, Феноксипенициллин – если у ребенка на него аллергия, то альтернативой становится Эритромицин, Тетрациклин, средства из группы цефалоспоринов;
- препараты висмута (после исполнения младенцу полугода);
- сочетанное введение антибактериальных средств (мышечно и в позвоночник) с пиротерапии (повышение температуры тела искусственным путем);
- получение производных мышьяка – Новарселон, Миарселон;
- прием иммуномодулирующих препаратов;
- биогенные стимуляторы.
Схемы лечения раннего врожденного сифилиса у детей (дозировки рассчитываются врачом, исходя из веса младенца)
- Бензилпенициллина натриевая соль кристаллическая четыре инъекции в сутки (с шестичасовым промежутком между уколами) в течение 20 дней и на протяжении 28 дней при поражении ЦНС. Альтернатива: две инъекции через каждые 12 часов. Курс – 20 суток.
При наличии аллергии на препараты пенициллинового ряда может применяться Цефтриаксон.
- Ампициллин (дозировка индивидуальна). Дважды в сутки с первого по восьмой день после рождения. В дальнейшем – трижды в сутки с 9 по 30 день.
Обязательным является выполнение у детей, проходивших специфическую терапию, клинико-серологических исследований каждые три месяца.
Если по прошествии полугода – года нетрипонемные тесты продолжают показывать положительные результаты, а снижение титра (в четыре раза) так и не произошло, то необходимо проведение повторного обследования. Потребуется выполнение исследования ЦСЖ, а также дополнительный курс из 10 инъекций бензилпенициллина натриевой солью.
Уход
Правильный уход за больным ребенком способствует более скорому выздоровлению. Включает:

- Проведение регулярных гигиенических процедур. При данном состоянии максимум повреждений приходится на кожный покров, поэтому задача матери – исключить возможность присоединения вторичной бактериальной инфекции.
- Продолжение грудного вскармливания, если малыш изначально получал грудное молоко.
- Организация полноценного питания (у больных находящихся на «общем» столе). Рацион должен содержать блюда с высоким процентом белков и витаминов.
- Строгое соблюдение режима дня. Особенно это важно в отношении приема пищи. Период ночного сна должен составлять 9 часов. Обязательным является дневной сон.
- Ежедневные прогулки.
- Получение курортно-санаторного лечения.
- Прохождение обязательных медицинских осмотров.
При диагностировании врожденного сифилиса малыша в обязательном порядке кладут на стационарное лечение при венерологическом диспансере.
Прогнозы при заболевании
Прогноз при врожденной форме люэса неблагоприятный. Последствия заболевания многочисленны и опасны. Их развитие в полной мере зависит от своевременного диагностирования и выявленной формы патологии.
При неоказании своевременной медицинской помощи и неполучении специфических лекарственных средств высок риск полной инвалидизации малыша. Не исключена вероятность его гибели в результате повреждения бледной трепонемой всех органов, тканей и систем организма.
Запущенная болезнь вызывает:
- физическую и умственную отсталость;
- непоправимые внешние уродства, в частности, изменение формы черепной коробки;
- дерматические поражения кожных покровов;
- дистрофии;
- выпадение волос на голове;
- нарушение зрения вплоть до наступления абсолютной слепоты;
- глухоту;
- нарушение речи;
- парализацию;
- импотенцию (у мальчиков) и бесплодие (у обоих полов).
Симптоматика по мере ухудшения состояния больного прогрессирует и приводит к развитию тяжелейших последствий.
Заключение
Врожденная форма сифилиса – сложно протекающее инфекционное заболевание, но при своевременном выявлении и оказании необходимой медикаментозной поддержки его развитие может быть остановлено. Регрессия болезни невозможна, но правильно проводимое лечение предупредит инвалидизацию ребенка и позволит ему прожить долгую полноценную жизнь.
ТОП-5 проверенных клиник венерологии
- МедЦентрСервис (18 филиалов)
8 (495) 324-88-22- СМ-Клиника (13 филиалов)
8 (495) 292-63-14- Бест Клиник (3 филиала)
8 (495) 023-33-00- Академия здоровья
8 (495) 162-57-77- Платный медцентр дерматологии и венерологии
8 (495) 532-66-57
Источники
- http://www.krasotaimedicina.ru/diseases/zabolevanija_venereology/congenital-syphilis
- https://medi.ru/klinicheskie-rekomendatsii/sifilis-vrozhdennyj_14266/
- https://vse-pro-detey.ru/vrozhdyonnyj-sifilisj/#4
- http://microbak.ru/infekcionnye-zabolevaniya/sifilis/rannij-vrozhdennyj-s.html
- https://okeydoc.ru/vrozhdennyj-sifilis-formy-simptomy-diagnostika-lechenie/