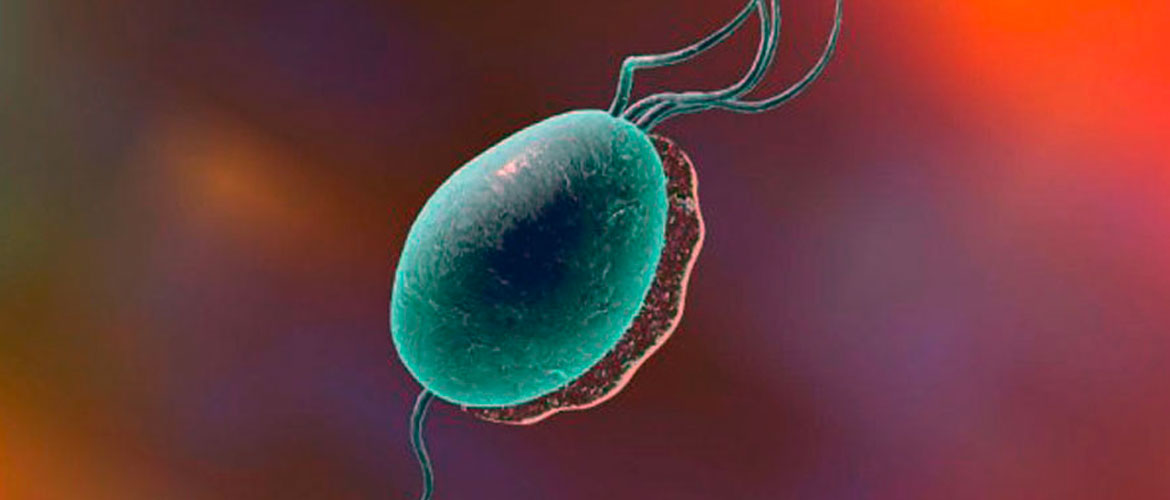
Трихомониаз — заболевание, передающееся половым путем, спровоцированное влагалищной трихомонадой. По данным ВОЗ, венерическое заболевание распространено широко: страдают 10% населения Земли, и до 40% людей в отдельных социальных слоях.
Трихомоноз в 9 случаев из 10 встречается с другими половыми инфекциями — гонореей и хламидиозом, имеет бессимптомное течение. Это приводит к различным негативным изменениям в организме пациента, и может стать причиной тяжелых воспалительных процессов и бесплодия.
Содержание
Что такое трихомонады
Влагалищная трихомонада (Trichomonas vaginalis) — простейший паразитарный микроорганизм, который поражает у людей мочеполовую систему. Размер микроба от 14 до 30 мкм, на теле 4 жгутика — помогают передвигаться, насквозь проходит аксостиль (осевая нить) — выполняет опорную функцию.
Трихомонада поражает женскую половину населения чаще, так как для питания патогена необходим гликоген, вырабатываемый во влагалище под действием женского полового гормона эстрогена. В других органах человека и во внешней среде паразиты быстро погибают. Идеальная температура для жизнедеятельности микроба — 36-37°C, при 45°C и выше трихомонады высыхают и погибают.
У мужчин трихомониаз протекает бессимптомно, они чаще всего выступают носителями инфекции.
Редко беспокоит боль в уретре и частые мочеиспускания, пациенту назначается диагностика и инфекцию обнаруживают. При латентном течении мужчин заражает своих партнеров и не знает об этом.
Особенность трихомонады — наличие жгутиков, с помощью которых микроорганизм быстро перемещается по мочеполовой системе. На фоне инфекции у женщин диагностируют воспаление цервикального канала, влагалища и уретры. Редко возникает цистит, воспаление матки и придатков.
Виды трихомонад
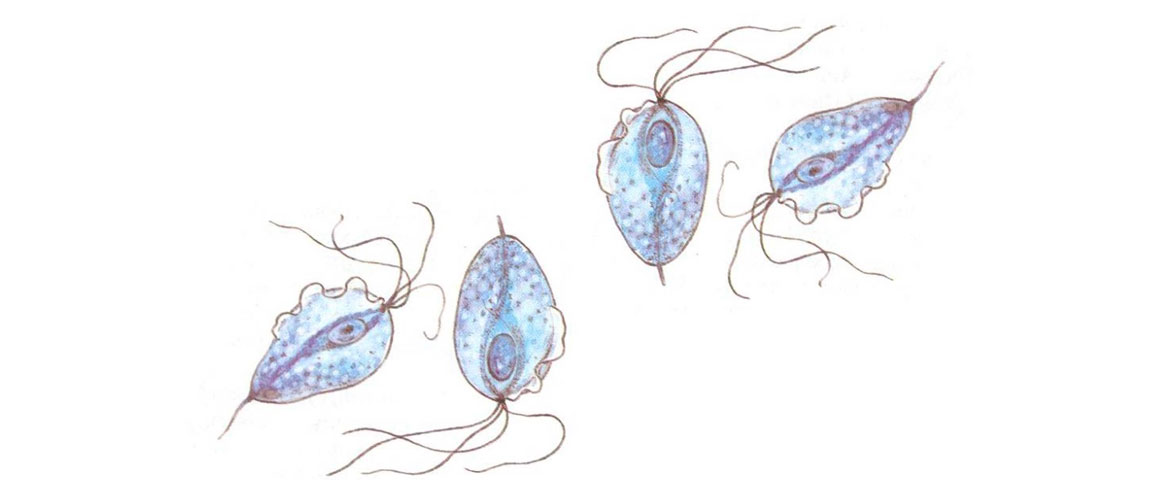
Существует множество видов трихомонад, 3 из них поражают человеческий организм:
- Кишечная Trichomonas hominis — живет в кишечнике.
- Влагалищная Trichomonas vagimalis — провоцирует воспалительный процесс в мочеполовой системе.
- Ротовая Trichomonas tenax — поражает ротовую полость.
Кишечная трихомонада живет в толстом кишечнике, но никакой специфической симптоматики не вызывает. При заболеваниях кишечника оказывает негативное влияние на их течение.
Влагалищный паразит вызывает уретрит, вагинит и передается только половым путем. Существовало мнение, что микроорганизм может переходить из кишечника во влагалище, как кишечная палочка. Это мнение ошибочно, кишечник поражает другой вид трихомонад, который во влагалище не обитает.
Ротовая трихомонада не провоцирует заболевание, но влияет на течение уже имеющихся патологий полости рта, ухудшает состояние при гингивите, кариесе. Микроорганизм обнаруживался и в мокроте у пациентов с заболеванием легких.
Пути заражения трихомониазом
Самый распространенный путь передачи болезни — половой. Трихомонада обитает в сперме, вагинальных выделениях и в моче. Во время секса без презерватива биологические жидкости партнеров смешиваются и происходит заражение.
Бытовой путь передачи трихомоноза мало вероятен, потому что паразит чувствителен к окружающей среде и быстро погибает. Если в помещении комфортная температура и влажность, отсутствуют солнечные лучи, паразит может жить около часа. Так происходит в ванной комнате, если воспользоваться для вытирания половых органов одним полотенцем.
Вероятность заражения мала, потому что для развития воспалительного процесса нужно большое количество возбудителей. Единичные паразиты, мигрирующие с влажного полотенца, просто погибнут под влиянием местного иммунитета.
Вертикальный путь заражения от матери к ребенку возможен во время прохождения младенца по родовым путям, встречается у 5% детей, рожденных от больных женщин. Поражаются половые органы девочки и возникает воспалительный процесс. Мальчики страдают от трихомоноза крайне редко, благодаря специфичному устройству мочеполовой системы, длинной уретре.
К детскому трихомониазу нужно относиться с вниманием. Если ребенок или подросток заболел, а в его окружении нет людей с инфекцией, то можно заподозрить насильственные действия, которые и привели к заражению.
Передача трихомонады через слюну происходит редко, паразит может жить в ротовой полости 1-2 суток, затем погибает. Только ротовой вид микроба обитая на слизистой рта, но он не вызывает урогенитальные патологии.
Причины развития трихомониаза

Главная причина развития трихомониаза — попадание паразитов во влагалище или мочевыводящие пути. Существует ряд факторов, увеличивающих вероятность развития воспаления:
- наличие бактериального вагиноза;
- снижение общего иммунитета;
- стрессы, усталость, переохлаждение;
- прием сильнодействующих препаратов — гормонов, антибиотиков, кортикостероидов;
- эндокринные и аутоиммунные заболевания;
- несоблюдение правил личной гигиены — использование общих мочалок, полотенец, нижнего белья;
- менструация;
- период беременности.
Увеличивается вероятность инфицирования, если пациент ведет беспорядочную половую жизнь. При использовании презерватива риск заражения есть, контрацептив может порваться, сползти, и тогда выделения партнера попадут на слизистую.
В период гормональных перестроек, во время месячных и беременности, трихомоноз проявляется чаще. Это связано с ослаблением иммунитета, что позволяет микроорганизму активно размножаться.
Если у пациента крепкий иммунитет, который сдерживает бесконтрольное размножение микроорганизма, он может длительное время себя не проявлять. При этом, слизистая становится открытыми вратами для других возбудителей, в том числе и ЗППП.
Биологические особенности возбудителей
Влагалищная трихомонада обитает в мочеполовой системе, но она успешно перемещается по кровотоку, лимфооттоку, прячется в межклеточное пространство. Паразит хорошо приспособлен для жизни в организме человека, он способен маскироваться под тромбоциты или лимфоциты, прячась от иммунной системы. Такие навыки сильно усложняют диагностику заболевания.
Трихомонада хорошо соседствует с другими инфекционными агентами — гонококками, кандидами, уреаплазмами и тд. Паразит впускает микробы внутрь себя, защищая его от иммунных клеток человеческого организма. Благодаря жгутикам простейшие быстро и хаотично передвигаются, разнося инфекции по всему мочеполовому тракту. В процессе жизнедеятельности микроб повреждается эпителий, облегчая попадание других патогенов и усугубляя воспалительный процесс.
Такие биологические особенности осложняют процесс лечения трихомониаза. Сейчас существует множество эффективных препаратов, но и с их помощью избавиться от инфекции сложно. Возбудитель устойчив к антибиотикам, устранить его помогают противопротозойные средства.
Симптомы и первые признаки трихомониаза
Первые признаки поражения мочеиспускательного канала или влагалища наступают через 2-4 недели после заражения. В индивидуальных случаях возможно проявление инфекции даже через 4-7 дней. За это время трихомонада успевает закрепиться на слизистой и размножиться в достаточном количестве.

У мужчин и женщин симптоматика отличается. У мужчин патология проходит чаще всего бессимптомно, если не прикрепилась другая ИППП. Но можно выделить первые признаки заболевания, передающегося половым путем:
- зуд в области половых органов;
- жжение и рези при мочеиспускании;
- частые позывы в туалет;
- аномальные выделения из уретры или влагалища;
- резкий гнилостный запах;
- мутная моча, примеси гноя или крови.
При наличии таких признаков оба партнера должны обследоваться. Если заболевание прошло самостоятельно, на самом деле излечение не наступило, просто микробы перешли в латентную стадию. Запущенный трихомониаз лечить намного сложнее.
Симптомы у мужчин
У мужчин трихомониаз вызывает воспаление мочеиспускательного канала, реже простатит. Длинная уретра помогает уберечь простату и мочевой пузырь от заражения, но паразиты очень подвижны и в запущенных случаях достигают предстательной железы, заражая и ее.
Клинические симптомы у мужчин появляются редко, пациента беспокоит жжение и боль при мочеиспускании. Присоединение других патогенов провоцирует появление выделений и уретры, покраснение вокруг мочеиспускательного канала и боль при эякуляции.
Трихомонадный простатит — тяжелое хроническое заболевание, практические не поддающееся лечению. Пациента беспокоит боль в паху, прерывистое мочеиспускание, различные проявления эректильной дисфункции, бесплодие.
Симптомы у женщин
Трихомониаз у женщин проявляется через 7-14 дней после заражения, иногда через месяц. Возникают следующие симптомы:
- обильные пенистые выделения с желтым оттенком;
- неприятный запах от половых органов;
- боль во влагалище во время секса;
- жжение и рези при мочеиспускании;
- мажущие кровянистые выделения в середине цикла;
- раздражение, покраснение и отек влагалища, вульвы.
Трихомонады создают благоприятные условия для других патогенов, поэтому наблюдаются микс-инфекции. Присоединение гонореи приводит к появлению гнойных выделений. Вирус герпеса провоцирует характерные высыпания в промежности, а ВПЧ появление кондилом и папиллом во влагалище и на шейке матки.
Если паразит мигрирует в матку или придатки, добавляются симптомы эндометрита и аднексита — боль внизу живота, повышение температуры тела, общая слабость и снижение работоспособности.
Трихомониаз и беременность
При беременности у женщин ослабевает иммунная система, поэтому вероятность инфицирования и обострения хронических инфекций сильно возрастает. Слабый иммунитет не является патологией, это физиологическая особенность, которая необходима для успешного прикрепления плода и его развития.

Симптомы трихомониаза у беременных могут не возникать, особенно при запущенной хронической инфекции. Первичное заражение проявляется следующими симптомами:
- пенистые выделения с неприятным запахом;
- зуд и жжение;
- боль при мочеиспускании;
- частые позывы;
- раздражение и покраснение половых органов.
Микроорганизм угрозы плоду не представляет, так как не может проникнуть через плаценту. Но способность прятать в себе другие инфекции может привести к гибели плода, преждевременным родам, если произойдет заражение герпесом, гонореей или другими опасными ЗППП.
Если произошло проникновение Trichomonas vagimalis в полость матки, есть риск развития воспаления плодной оболочки и рождения недоношенного ребенка, на фоне раннего излития околоплодных вод. Поэтому диагностика трихомоноза у беременных проводится в обязательном порядке.
Какие могут быть осложнения
Трихомониаз может иметь различные варианты течения:
- Латентная форма. Пациент является переносчиком, но воспалительного процесса не возникает. Чаще всего встречается у мужской половины населения.
- Легкая форма, которая ограничивается только воспалением во влагалище или слизистой уретры.
- Тяжелая форма с осложнениями, когда воспаление распространяется на органы малого таза — мочевой пузырь и почки, простату у мужчин, на матку и придатки у женщин.
Последняя форма особенно опасна, она и вызывает осложнения. Вероятность тяжелых последствий зависит от множества факторов: образа жизни пациента, его общего здоровья, состояния иммунной системы. Так, у полностью здоровых и крепких мужчин трихомоноз может вообще не возникать никогда, несмотря на наличии микроорганизма на слизистой. Но даже если пациент уверен в своем здоровье, ему нужно обязательно обследоваться 1 раз в год, чтобы исключить заражение партнеров и возникновение серьезных осложнений.
Осложнения трихомониаза возникают по одной причине — патоген проникает в более глубокие слои организма, во внутренние органы.
Поражает Trichomonas vagimalis только мочеполовую систему. Легкие, печень, сердце и другие органы этот организм повредить не может.
Первое грозное осложнение трихомониаза — спайки. Под влияние воспалительного процесса на тканях слизистой или органов образуются ранки, которые заживают с образованием рубцов и фибриновых тяжей. Как следствие формируются следующие патологии:
- Стриктура уретры или сужение ее просвета. Приводит к нарушению оттока мочи.
- Спайки в малом тазу приводят к болям внизу живота, из-за невозможности физиологического смещения органов.
- Спайки в маточных трубах у женщин приводят к бесплодию. Просвет маточной трубы сужается и яйцеклетка не может попасть внутрь.
- Рубцы в матке у женщин препятствуют прикреплению оплодотворенной яйцеклетки.
- Спайки в простате вызывают боль, провоцируют бесплодие.
У мужчин трихомоноз вызывает воспаление простаты, мочевого пузыря, яичка и его придатка. Это состояния приводят к постоянным тазовым болям и мужскому бесплодию. У женщин трихомоноз может стать причиной нарушения менструального цикла, болей внизу живота, бесплодия, патологического течения беременности.
Вылечить последствия трихомониаза очень трудно, требуется длительно восстановление функции органов малого таза — массаж, физиотерапия, санаторное лечение. Спайки приходится удалять хирургическим путем, чтобы обеспечить нормальную проходимость полых органов. Все это время пациент должен строго придерживаться здорового образа жизни, заниматься физкультурой и регулярно наблюдаться у врача.
Диагностика

Обследование на трихомоноз рекомендуется проходить ежегодно или экстренно в следующих случаях:
- при планировании беременности обоим партнерам;
- во время гестации женщинам;
- при появлении симптомов ЗППП;
- перед операциями на органах малого таза;
- для выявления причины бесплодия;
- после рискованного полового акта.
Для проведения анализа берут мазок из влагалища или уретры и кровь, в зависимости от выбранного исследования. Инфекцию диагностируют следующими способами:
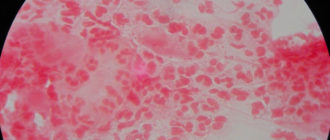
- Микроскопическое исследование. Лаборант изучает мазок под микроскопом. Метод малоэффективен, паразит успешно маскируется под другие клетки и прячется в межклеточное пространство.
- Микробиологическое исследование. Биоматериал помещают на питательную среду и в приятные для микроорганизма условия, где он активно размножается.
- ПЦР — анализ. Полимеразная цепная реакция является самым точным методом, помогает обнаружить следы ДНК патогена.
- Серологические методы, например ИФА. Помогает выявить антитела к патогену в организме. Недостатком являются часты ложноположительные реакции.
Результаты диагностики можно получить в течение 1-7 дней, в зависимости от выбранного исследования. Микроскопия проводится в тот же день, а для микробиологического анализа придется подождать несколько суток. Результаты ПЦР и ИФА выдают через сутки.
Лечение трихомониаза
К терапии трихомониаза приступают сразу после выявления патогена в организме пациента. Основу составляю противопротозойные препараты. Лекарства обычно назначают врачом в индивидуальном порядке. Лечение продолжают до тех пор, пока микроорганизм не будет устранен.
Препарат выбора — Метронидазол или Трихопол. Лекарственное средство быстро всасывается и накапливается в крови, активен в отношении влагалищной трихомонады. Применяется для острого и хронического заболевания. Схема лечения подбирается врачом, обычно назначают по 2 таблетки трижды в день с интервалом 8 часов, в течение недели. Женщинам показана и другая схема терапии: по 1 таблетке дважды в день через равные промежутки времени, параллельно вводят вагинальные свечи, 10 дней.
Кроме Метронидазола применяют и другие препараты со сходным действием:
- Орнидазол, Тиберал;
- Тинидазол др.
Орнидазол назначают перорально дважды в день, утром и вечером по одной таблетке после приема пищи. Курс лечения составляет 5 дней, рекомендуется обоим партнерам. Тинидазол похож по действию на предыдущие препараты. Назначают однократно 4 таблетки (2г).
Тинидазол и Метронидазол противопоказаны при беременности и кормлении грудью. Орнидазол может назначаться беременным, если есть серьезные показания для его применения.
Кроме таблеток, женщинам показано местное лечение в виде свечей, кремов. Вагинальные суппозитории локально воздействуют на слизистую и вызывают гибель патогенных микроорганизмов. Назначают следующие препараты:
- Вагинальные таблетки Трихопол, Метронидазол или Клион. По 1 таблетке во влагалище перед сном 10 дней.
- Вагинальные таблетки Тержинан — оказывает противовоспалительное действие и устраняет сопутствующие инфекции. По 1 таблетке во влагалище перед сном в течение 10-20 дней.
- Макмиррор — вагинальные капсулы, имеет в составе нифурател. Назначают во влагалище по 1 свече в течение 8 дней.
- Метрогил вагинальный гель. Имеет в составе 10 мг метронидазола на 1 г средства. Вводится 2 г однократно или по 500 мг дважды в день — 10 дней.
Заканчиваются терапию восстановлением микрофлоры влагалища. Для этого назначают вводить свечи с полезными бактериями, например, Вагилак. Средство помогает избавиться от дисбиоза после инфекционного заболевания и укрепить местный иммунитет.
В период лечения рекомендуется соблюдать следующие советы:
- Отказаться от сексуальных контактов до полного излечения. Половые акты провоцируют раздражение слизистой и увеличивают риск заражения другими микроорганизмами.
- Соблюдать правила личной гигиены, использовать индивидуальное полотенце и белье. Выделения у женщин заразны, об этом нужно помнить.
- Правильно питаться, избегать авитаминоза.
- Избегать переохлаждения и переутомления.
Нельзя заниматься самолечением ЗППП. А после курса терапии нужно обязательно пройти контрольное обследование, чтобы убедиться в эффективности терапии. Если патогенный микроб снова обнаружится, будет назначено повторное лечение. Некоторым пациентам не удается подавить инфекцию годами.
Последствия трихомониаза
В отличие от многих возбудителей венерических болезней, трихомонады не всегда провоцируют развитие опасных последствий. Попав в организм к человеку инфекция может иметь несколько вариантов развития:
- Носительство — трихомонады живут в организме, не вызывая никаких осложнений и клинических проявлений;
- Воспаление отдельных органов репродуктивной системы, через которые проникла инфекция (влагалище, мочеиспускательный канал);
- Распространение трихомонад на окружающие органы с последующим развитием тяжелых последствий.
Чем дольше трихомонады живут в человеческом организме, тем тяжелее будут осложнения данной инфекции. Наиболее неблагоприятные последствия трихомониаза — снижение либидо у женщин, утрата потенции у мужчин и бесплодие обоих полов.
Предугадать, как будет протекать болезнь у конкретного человека достаточно сложно. Это зависит от активности трихомонад, состояния иммунной системы, наличия сопутствующих патологий и других факторов. Поэтому отказываться от лечения и надеяться на благоприятный исход не стоит. Кроме того, на протяжении всего времени, пока человек не лечит инфекцию, он заразен не только для своих сексуальных партнеров, но и близких, поскольку инфицироваться трихомонадой можно бытовым путем.
Любое побочное явление трихомониаза обусловлено одним фактором — трихомонады распространяются на другие органы, провоцируя развитие воспалительного процесса. Но в отличие от других урогенитальных инфекций, трихомонады поражают только мочеполовую системы, нередко — нижние отделы кишечника.
Некоторые специалисты утверждают, что трихомонадная инфекция может вызвать воспаление ротоглотки. Однако в данном случае говорят о ротовой трихомонаде, которая с половым трихомонозом не имеет ничего общего. Научно доказанных фактов, что трихомонада может стать причиной патологий ротоглотки не существует.
Последствия трихомониаза у мужчин
Обычно у мужчин болезнь протекает по типу трихомонадоносительства, без выраженных клинических симптомов. Скрытое течение трихомониаза у представителей сильного пола может спровоцировать возникновение следующих осложнений:
- Развитие уретрита (поражение мочеиспускательного канала);
- Снижение подвижности и жизнеспособности сперматозоидов;
- Воспаление предстательной железы (простатит) и семенных пузырьков (везикулит);
- Повышенный риск заражения ВИЧ-инфекцией;
- Развитие мужского бесплодия;
- Поражение яичек и придатков, что приводит к возникновению хронического орхоэпидидимита.
Кроме того, трихомонадная инфекция становится причиной образования хронических рецидивирующих патологий мочеполовой системы.
Последствия трихомониаза у женщин
Трихомонады у женщин провоцируют возникновение таких осложнений:
- Развитие трубного бесплодия на фоне латентного воспаления;
- Поражение эпителиальных тканей гениталий, что увеличивает вероятность заражения половыми инфекциями;
- Распространение других болезнетворных микроорганизмов по мочеполовым путям, что приводит к воспалению тазовых органов;
- Повышение риска развития онкопатологий шейки матки.

Последствия трихомониаза у беременных
Если женщина, носитель трихомонадной инфекции, готовится стать матерью, трихомониаз может привести к некоторым патологиям вынашивания. Причина этому — поражение женских половых органов (канала маточной шейки, яичников, маточных труб, матки), амниотического мешка или плаценты.
В первую очередь наличие трихомонад опасно для развития плода, но нередко они представляют угрозу и для будущей роженицы. Трихомониаз при беременности опасен аномальным прикреплением плаценты (если женщина была инфицирована до зачатия), угрозой выкидыша, наступлением замершей беременности, спонтанным абортом, преждевременной родовой деятельностью, заражением новорожденного инфекцией во время родов, что особенно опасно для девочек, а также рождением слабого ребенка с маленьким весом. В некоторых ситуациях трихомонадная инфекция может спровоцировать развитие внутриутробных патологий плода.
Многих женщин интересует вопрос — можно ли забеременеть после трихомониаза? Трихомониаз после лечения не проходит бесследно, однако зачать ребенка можно. Единственное побочное явление, которое наблюдается у пациенток после ранее перенесенного заболевания — низкое предлежание или прикрепление плаценты. Регулярное наблюдение у врача и выполнение его рекомендаций поможет родить здорового и крепкого малыша.
При возникновении первых признаков трихомониаза — обращайтесь за помощью к компетентному специалисту. Своевременная диагностика болезни, грамотно подобранная тактика терапевтического воздействия и соблюдение профилактических мероприятий позволят избавиться от тяжелых последствий инфекции и предотвратить повторное развитие болезни.
Профилактика трихомониаза

Недостаточно вовремя заметить ярко выраженные признаки трихомониаза. Гинекология должна посещаться женщиной ежегодно с 18 лет в профилактических целях, мужчинам нужно проходить уролога. При осмотре врачи обязательно берут мазки, которые помогут заподозрить скрытую инфекцию по нарушению микрофлоры и назначить дополнительное обследование.
Для профилактики трихомониаза необходимо соблюдать гигиену половой жизни. Мужчинам и женщинам рекомендуют заниматься сексом только с одним здоровым постоянным партнером. Моногамные отношения во много раз снижают вероятность заражения ЗППП.
Если человек ведет рискованную половую жизнь и часто меняет партнеров, ему необходимо всегда предохраняться презервативом. Очень важно, чтобы контрацептив был качественный, с нормальным сроком годности и правильно хранился. Запрещено повторное применение презерватива.
Кроме того, необходимо после каждой неразборчивой связи через 2-4 недели сдать анализы на ЗППП. Этого срока достаточно, чтобы инфекция прижилась и успешно была обнаружена при проведении анализа.
Чтобы избежать заражения ребенка, беременным женщинам нужно вставать на учет до 12 недель гестации и сдавать все анализы, назначенные врачом. Своевременная диагностика ЗППП у беременной снижается риск рождения ребенка с врожденными аномалиями развития.
Существуют и общие меры профилактики, которые рекомендуется соблюдать всем людям:
- вести здоровый образ жизни;
- правильно питаться;
- не переохлаждаться;
- соблюдать правила личной гигиены;
- заниматься спортом, укреплять организм.
Существует мнение, что здоровые и крепкие пациенты даже после рискованного полового акта не заражаются ЗППП, так как иммунитет эффективно борется с возбудителями и самостоятельно их уничтожает, препятствуя активному размножению.
ТОП-5 проверенных клиник венерологии
- МедЦентрСервис (18 филиалов)
8 (495) 324-88-22- СМ-Клиника (13 филиалов)
8 (495) 292-63-14- Бест Клиник (3 филиала)
8 (495) 023-33-00- Академия здоровья
8 (495) 162-57-77- Платный медцентр дерматологии и венерологии
8 (495) 532-66-57
Источники
- http://uclg.ru/education/biologiya/7_klass/mnogoobrazie_jivotnyih/prosteyshie/jgutikonostsyi/lecture_lec_trihomonadyi__vidyi.html
- https://ru.wikipedia.org/wiki/Влагалищная_трихомонада
- http://www.krasotaimedicina.ru/diseases/zabolevanija_venereology/trichomoniasis#h2_0
- https://medportal.ru/enc/infection/parasites/13/
- http://polovye-infekcii.ru/trihomoniaz/trihomoniaz-kakie-byivayut-posledstviya
- https://www.kp.ru/guide/diagnostika-trikhomoniaza.html
- https://www.lvrach.ru/2003/07/4530481/
- https://www.ayzdorov.ru/lechenie_trihomoniaz_beremennostj.php
- http://pppi.org/trich_lek.html
- https://venerolog-msk.ru/info/articles/posledstviya-trikhomoniaza/